1.- PHASE D’ÉVALUATION
– Révision des rapports apportés par la famille et/ou envoyés par les hôpitaux de référence ou les autres centres spécialisés de traitement.
– Collecte d’informations sur les antécédents familiaux et personnels pouvant être d’intérêt et sur la maladie actuelle.
– Entretiens cliniques avec la famille et/ou les responsables du patient, si cela s’avère nécessaire.
– Évaluation, valorisation et diagnostic de l’existence ou non d’altérations lors de la déglutition :
– Examen des fonctions orofaciales de base (respiration, souffle, toux et réflex nauséeux).
– Examen des structures pharingo-laryngées (parésie et/ou asymétrie faciale, déviation linguale, scellement labial, voile du palais, maxillaires, articulation temporo-mandibulaire et tonus musculaire).
– Examen de la mobilité orofaciale (sourcils, lèvres, langue, joues, mandibule et voile du palais) : force, rang, vitesse, précision, stabilité motrice et tonus.
– Examen du modèle masticatoire et de déglutition : normal ou atypique.
– Examen des phases de la déglutition : préparatoire orale, orale de transport, pharyngée et œsophagienne (altérations de la déglutition, stase salivaire, aspirations, déglutitions fractionnées, pauses prolongées, changements de voix, toux fréquente, sensation de manque d’air,…).
– Examen de déglutition adapté à l’enfant atteint de paralysie cérébrale (succion, déglutition, occlusion et mastication).
– Méthode d’exploration clinique Volume-Viscosité (MECV-V) pour détecter de possibles dysfonctions dans l’efficacité et la sécurité de la déglutition : bols alimentaires de 3 viscosités (nectar, liquide et pudding) et 3 volumes croissants (5, 10 et 20 ml.).
– Contrôle de la saturation périphérique d’oxygène (Oxymètre).
– Diagnostiquer le type de dysphagie (oropharyngée/œsophagique, mécanique/fonctionnelle).
– Évaluer le type d’alimentation en fonction de la gravité de la dysphagie : alimentation par voie orale/nutrition entérale par sonde nasogastrique ou de gastrostomie.
– Établir le type de régime par voie orale : de base, de mastication facile et triturée.
– Déterminer la consistance des liquides en fonction de la quantité d’épaississant : nectar, miel et pudding.
– Informer le département d’infirmerie des régimes des patients atteints de dysphagie, après l’évaluation lors de l’hospitalisation.
– Conseiller le personnel auxiliaire sur les protocoles d’alimentation à suivre avec les patients souffrant d’altérations de la déglutition.
– Solliciter l’orientation vers le spécialiste ORL pour des évaluations complémentaires, si cela s’avère nécessaire.
– Évaluation, valorisation et diagnostic de l’existence ou non d’altérations dans la voix :
– Examen de la fonction vocale : analyse acoustique de la voix à l’aide d’un programme informatique (Multi- Speech), calcul du quotient de phonation et test s/z.
– Évaluation des paramètres phono-respiratoires : spirométrie informatisée, type respiratoire et calcul des différents temps phono-respiratoires (phonatoire, expiratoire, d’apnée, d’expiration d’émission maximale).
– Évaluer le comportement phonatoire général lors la parole spontanée et la lecture d’un texte : posture, coordination phono- respiratoire, rythme de la parole et volume de la voix.
– Solliciter, si cela s’avère nécessaire, la consultation d’un spécialiste ORL pour une exploration anatomique et fonctionnelle du larynx.
– Évaluation, valorisation et diagnostic de l’existence ou non d’altérations dans la parole :
– Examen général de la motricité oro-faciale et pharingolaryngée : symétrie faciale, souffle, type respiratoire, mastication, déglutition, stase salivaire, praxies oro-faciales, …
– Examen de la motricité oro-faciale et pharingolaryngée adapté à l’enfant atteint de paralysie cérébrale.
– Examen phono-articulatoire par répétition de mots et de phrases.
– Enregistrement phonologique induit à l’aide de la présentation d’images.
– Examen de l’intelligibilité globale de la parole.
– Évaluation et diagnostic de l’existence ou non d’altérations dans le langage (oral et écrit) ainsi que dans la communication :
– Évaluation du langage chez les enfants à l’étape préverbale : attention visuelle et auditive, imitation, suivi d’ordres, intention communicative, vocalisations, …
– Évaluation de l’expression verbale : évaluer la capacité pour répéter, évoquer, dénommer par confrontation visuelle, réciter des séries automatiques, décrire, converser et s’exprimer de manière spontanée.
– Évaluation de la compréhension orale : évaluer la capacité pour identifier des images, suivre des ordres simples et complexes ainsi que pour comprendre le matériel idéatif complexe.
– Évaluation de la lecture : évaluer la capacité pour discriminer des lettres et des mots écrits, reconnaître des mots écrits, comprendre l’épellation oral, assembler dessin et mot, lire des phrases et des paragraphes.
– Évaluation de l’écriture : évaluer la mécanique de l’écriture, la transcription de séries de lettres et de séries numériques, la dictée élémentaire, la dénomination par confrontation écrite, l’épellation dicté, les phrases dictées et l’écriture narrative.
– Évaluation de l’intonation mélodique et la reproduction rythmique.
– Évaluation de la capacité de calcul simple et complexe.
– Évaluation des habilités visuoconstructives.
– Diagnostiquer des troubles du langages (aphasie) en établissant le type d’aphasie en fonction de la modalité de langage affectée (motrice, motrice mixte, sensorielle, anomique, globale,…).
– Élaboration de rapports d’orthophonie d’évaluation qui informent des résultats obtenus, du diagnostic et du plan de traitement.
2.- PHASE DE TRAITEMENT
– Établir les objectifs généraux et spécifiques de l’intervention.
– Réhabilitation des altérations dans la déglutition :
– Thérapie miofonctionnelle : exercices actifs et passifs visant à améliorer la mobilité, le tonus, la puissance et la force musculaire des organes affectés (lèvres, langue, masséters, palais mou et articulation temporo-mandibulaire).
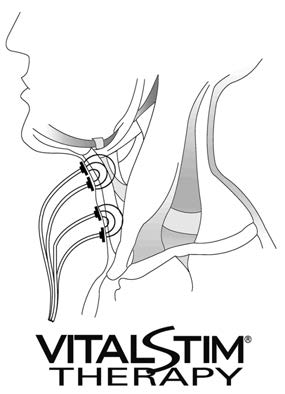
– Stimulation électrique de la musculature faciale et pharingo-laryngée.
– Début de l’apport alimentaire par voie orale chez les patients porteur de sonde de nutrition entérale (nasogastrique ou de gastrostomie).
– Techniques compensatrices et de manœuvres de déglutition adéquates au type d’affectation.
– Modifications dans la consistance du régime, dans le volume du bol et dans la viscosité des liquides.
– Suivi des régimes progressifs chez les patients souffrant de dysphagie : purées fines, purées consistantes, aliments de texture constante, aliments de n’importe quelle texture et régime normal.
– Assistance et/ou contrôle pendant les repas du patient souffrant de dysphagie.
– Coordonner avec le département d’infirmerie les régimes des patients souffrant de dysphagie et les informer des modifications.
– Conseil aux familles et aux personnes soignant les patients atteints de problèmes de dysphagie qui se trouvent en régime ambulatoire.
– Réhabilitation des altérations de la voix :
– Traitement de la respiration : instaurer le type respiratoire correct, contrôler l’air de respiration, augmenter ou diminuer le volume de voix et instaurer une coordination phono-respiratoire correcte.
– Rééducation du contrôle postural.
– Améliorer les paramètres acoustiques de la voix : ton, timbre, intensité, mélodie, intonation…
– Réhabilitation des altérations de la parole :
– Traitement des processus moteurs de la parole pour corriger le défaut articulatoire : coordination phono-respiratoire, posture, tonus et force musculaire orofaciale, résonance, phonation, articulation et prosodie.
– Réhabilitation des altérations du langage expressif et réceptif :
– Traitement de l’expression verbale :
. Troubles du débit : réduction de la parole / langage logorrhéique.
. Troubles phonétiques : corriger l’altération et la déformation des phonèmes, traiter les apraxies orofaciales, réacquérir les phonèmes affectés et réduire la dysprosodie.
. Troubles phonologiques : corriger les transformations des mots par substitution, omission ou déplacement des phonèmes (paraphasies).
. Altérations lexicales : actualiser le lexique, corriger le manque de vocable (anomie) et faciliter la recherche de mots.
. Altérations syntaxiques : corriger l’agrammatisme (« langage télégraphique ») ou le paragramatisme (altérations aléatoires des éléments d’une phrase).
– Traitement de l’expression orale :
. Trouble gnosique : améliorer la discrimination des sons.
. Trouble psycholinguistique : accéder à la signification des mots.
. Trouble acoustico-mnésique : faciliter la retenue d’information verbale.
– Réhabilitation du langage écrit :
– Traitement des processus perceptifs : discrimination visuelle et auditive.
– Traitement du processeur lexique : route visuelle et route phonologique.
– Traitement du processeur syntactique : structure des phrases et signes de ponctuation.
– Traitement du processeur sémantique : compréhension de l’information.
– Traitement de la mémoire à court terme et mémoire de travail.
– Élaboration, entraînement et généralisation de Systèmes Alternatifs de Communication (SAC) pour les patients souffrant d’une impossibilité ou une limitation importante pour communiquer avec les personnes de leur entourage.
– Maniement et conseil sur les aides techniques pour la communication adaptées aux limitations spécifiques du patient : ordinateurs et panneaux de lettres, de mots ou d’images.
– Intervention orthophonique en cas de paralysie cérébrale chez l’enfant :
. Relaxation de la musculature orofaciale.
. Facilitation posturale.
. Traitement de l’alimentation et contrôle de la bave.
. Traitement de l’articulation de la parole.
. Stimulation de langage expressif et réceptif.
3.- PHASE DE SORTIE
3.1. Régime ambulatoire :
– Rapports orthophoniques de sortie à régime ambulatoire dans le but d’informer de l’évolution du patient depuis le début du traitement jusqu’au moment de la sortie, en prenant en considération l’option de continuer le traitement orthophonique ou non.
– Élaboration et application de plans spécifiques d’intervention pour renforcer les résultats acquis.
– Conseil aux familles et aux personnes soignant les patients atteints de dysphagie en ce qui concerne les protocoles spécifiques d’alimentation.
– Conseil aux familles et aux personnes soignant les patients souffrant de troubles du langage et de la communication afin de faciliter l’interaction verbale et l’utilisation de communicateurs.
3.2. Sortie définitive :
– Rapports d’othophonie de sortie définitive où sont reflétés l’évolution du patient depuis le début du traitement, les résultats obtenus, les déficits pouvant encore persister, la possibilité d’encore bénéficier d’un traitement orthophonique et des orientations sur la gestion à domicile en cas de dysphagie ou de troubles du langage et de la communication.

 Español
Español English
English Français
Français Deutsch
Deutsch Português
Português



 Ness H200 está formado por dos componentes de última generación: una órtesis ligera y cómoda y una unidad de control de la mano. El funcionamiento es sencillo. La órtesis tiene 5 electrodos superficiales que se adaptan al antebrazo y a la mano. El especialista regula la unidad de control que envía los pulsos eléctricos a los electrodos de la órtesis permitiendo a los pacientes agarrar, pellizcar y liberar con los dedos y el pulgar.
Ness H200 está formado por dos componentes de última generación: una órtesis ligera y cómoda y una unidad de control de la mano. El funcionamiento es sencillo. La órtesis tiene 5 electrodos superficiales que se adaptan al antebrazo y a la mano. El especialista regula la unidad de control que envía los pulsos eléctricos a los electrodos de la órtesis permitiendo a los pacientes agarrar, pellizcar y liberar con los dedos y el pulgar.